Biến chứng trong quá trình mang thai: Hiểm họa khó lường
Xã hội - Ngày đăng : 07:11, 28/05/2012
Nhiều biến chứng có thể phòng tránh
Báo cáo của Bộ Y tế cho thấy số ca tử vong mẹ/100.000 trẻ đẻ sống là 69, thuộc loại cao nhất thế giới. Nguyên nhân chính gây tử vong cho các bà mẹ là băng huyết (41%), nhiễm khuẩn sản khoa (16,6%), sản giật (21,3%), phá thai không an toàn (11,5%)… Trẻ sơ sinh tử vong chủ yếu trong ngày đầu mới sinh do bị ngạt, suy hô hấp cấp, đẻ non, chấn thương trong khi đẻ và mắc các bệnh nhiễm khuẩn.
|
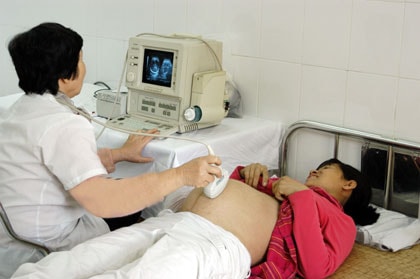
| Thăm khám sức khỏe cho thai phụ tại Trạm y tế xã Ninh Hiệp (huyện Gia Lâm). Ảnh: Bảo Lâm |
Theo Thứ trưởng Bộ Y tế Nguyễn Viết Tiến, trong sản khoa, các tai biến khi sinh như trên có thể phòng ngừa hay khắc phục được nếu phụ nữ mang thai được chăm sóc tốt ngay từ giai đoạn đầu; bác sĩ tiên lượng nguy cơ và chuẩn bị đủ phương tiện nhằm kịp thời ứng phó khi có tai biến xảy ra. Đơn cử như trường hợp của sản phụ H. ở Quảng Ngãi, nếu bác sĩ của BV Đa khoa Quảng Ngãi biết trước sản phụ mang thai bị bệnh tim thì có thể đề xuất phương án chuyển bệnh nhân lên tuyến trên, nơi có đủ trang thiết bị y tế hỗ trợ và điều đó sẽ giúp sản phụ tránh được nguy cơ tai biến dẫn đến tử vong. Tuy nhiên, trong thực tế cũng có một số trường hợp bất khả kháng, như 3 trường hợp tại TP Hồ Chí Minh, Hưng Yên và Đồng Nai có kết luận nguyên nhân tử vong là tắc mạch ối. Những trường hợp đó rất khó cứu, bởi bệnh nhân bị tai biến ít gặp, tỷ lệ tử vong cao (trên 90%), không dự phòng được. Những tai biến này thường xảy ra trong giai đoạn cuối, khi chuyển dạ, xuất hiện với cơn co tử cung mạnh, vỡ ối, sau đó nước ối chảy vào tim, tĩnh mạch, phổi, não gây suy hô hấp cấp, trụy tim mạch, rối loạn đông máu dẫn đến tử vong. Với những trường hợp này, ngay cả những cơ sở y tế có đầy đủ trang thiết bị, bác sĩ giỏi, giàu kinh nghiệm cũng phải bó tay.
Cần rà soát lại cả hệ thống
Những năm qua, ngành y tế đã chú trọng đầu tư cho công tác chăm sóc sức khỏe sinh sản, cả về cơ sở vật chất và nhân lực. Hiện cả nước có 11 bệnh viện nhi, 14 bệnh viện phụ sản, 63 trung tâm chăm sóc sức khỏe sinh sản (có 27 cán bộ/trung tâm). Ngoài ra, còn phải kể đến các khoa sản, ngoại sản của 667 bệnh viện huyện và khoa chăm sóc sức khỏe sinh sản thuộc trung tâm y tế dự phòng huyện. Tuy nhiên, đánh giá của Bộ Y tế cho thấy, hiện nay đội ngũ cán bộ ở tuyến y tế cơ sở (nhất là các xã miền núi, vùng sâu, vùng xa) còn thiếu và chất lượng chưa đáp ứng được với nhu cầu thực tế. Nhiều nơi sử dụng "bà lang", "bà đỡ" không có kiến thức chuyên môn làm nhiệm vụ của y tá, bác sỹ trong các trạm y tế, không bảo đảm an toàn cho sản phụ. Nhiều bệnh viện tuyến huyện vẫn chưa có khoa và bác sỹ chuyên khoa sơ sinh; trang thiết bị phục vụ cấp cứu, chăm sóc sản phụ và trẻ sơ sinh vừa thiếu, vừa không đồng bộ. Khi sản phụ bị tai biến, việc vận chuyển bệnh nhân lên các tuyến trên còn rất chậm… Theo bà Lưu Thị Hồng, Phó Vụ trưởng Vụ Bảo vệ sức khỏe bà mẹ trẻ em (Bộ Y tế) thì trong 3 năm qua, mỗi năm ngân sách chi cho 9 nội dung (có nội dung bảo vệ mẹ an toàn và chăm sóc sức khỏe sinh sản) chỉ ở mức vài trăm triệu đồng đối với mỗi địa phương, rất khó để nâng cao chất lượng chăm sóc sức khỏe sinh sản như mong muốn.
Trước việc liên tiếp xảy ra các ca tai biến sản khoa gây tử vong cho bà mẹ và trẻ sơ sinh tại một số bệnh viện trong thời gian qua, Bộ Y tế đã phải đề nghị sở y tế các tỉnh khẩn trương triển khai một số nội dung như tăng cường kiểm tra, giám sát các cơ sở y tế trên địa bàn để chấn chỉnh việc thực hiện quy trình, quy chuẩn kỹ thuật về chẩn đoán, theo dõi, cấp cứu sản khoa, cấp cứu hồi sức trẻ sơ sinh… Nhân lực và trang thiết bị y tế phục vụ công tác chăm sóc sản phụ, nhất là cấp cứu sản phụ ở các tuyến y tế trên địa bàn cũng cần được rà soát lại. Đối với những cơ sở y tế không đáp ứng đủ các điều kiện cần thiết theo quy định thì phải được củng cố, sắp xếp lại, nếu không thì tạm thời không triển khai công tác đỡ đẻ. Về chuyên môn, Bộ yêu cầu tổ chức đào tạo lại cán bộ y tế các tuyến về chẩn đoán và xử lý cấp cứu sản khoa theo hướng dẫn hiện hành.
| Nhiều sản phụ cho rằng mổ đẻ là phương pháp an toàn tuyệt đối, ít gây biến chứng cho cả mẹ và con nên tỷ lệ sản phụ tự nguyện xin mổ đẻ hiện nay đang gia tăng. Tuy nhiên, theo lãnh đạo Bệnh viện Phụ sản TƯ, tỷ lệ tử vong mẹ ở các ca mổ lấy thai cao hơn so với các ca đẻ thường từ 2 đến 4 lần. Còn với trẻ sơ sinh, so với đẻ thường thì mổ lấy thai chủ động có nguy cơ bị hội chứng suy hô hấp cấp cao gấp 2,6 lần; chuyển dạ rồi mới mổ lấy thai thì nguy cơ cao gấp 1,9 lần. |